Schritt für Schritt werden wir unter dieser Rubrik Informationen bereitstellen, die den Ort Beelitz-Heilstätten betreffen – sei es aus der Geschichte der Heilstätten oder aktuelle Themen wie Wasser oder Waldbrände. Wir starten hier mit dem Thema Tuberkulose, mit dem sich unser Mitglied Christian näher auseinandergesetzt hat.
Themenübersicht
Beelitz-Heilstätten - Tuberkulose Kureinrichtung
Im Januar 1896 trafen sich die Vorstandsvorsitzenden der Landesversicherungsanstalt Berlin und andere Experten zu einer Konferenz. Ziel war es, über die Möglichkeit einer Heilstätte für die Versicherten zu beraten – sowohl in Bezug auf ihre Machbarkeit als auch über die Größe der Anlage.
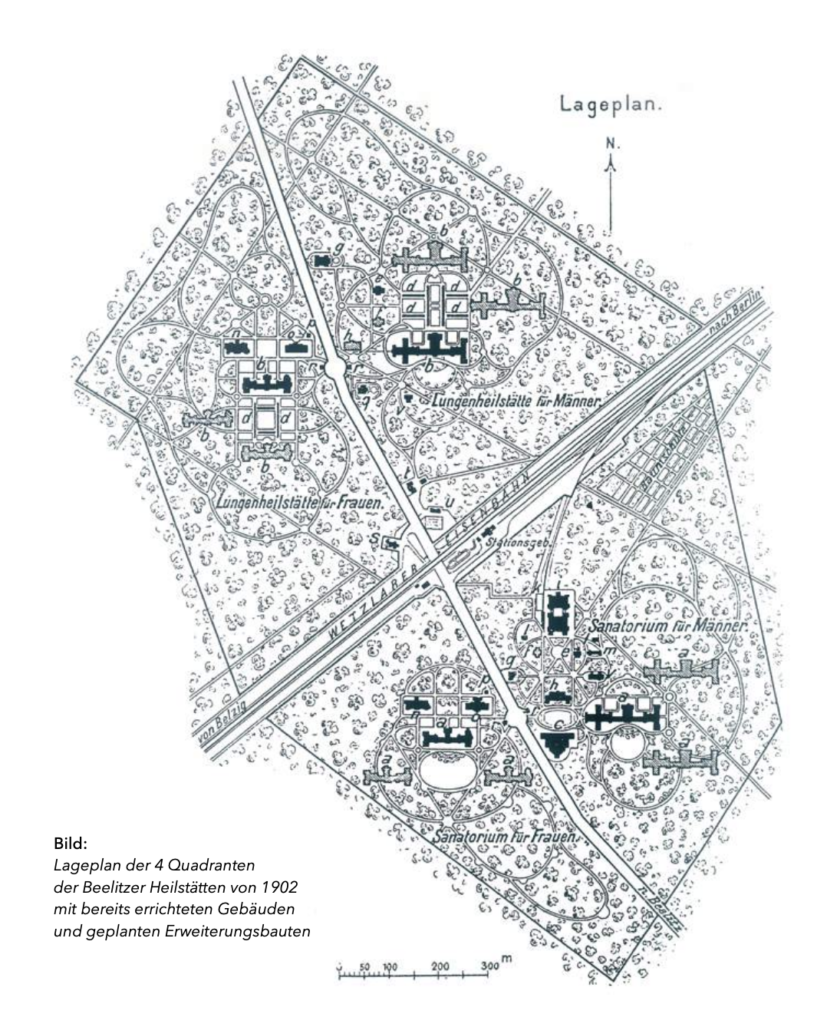
Im Januar 1896 trafen sich die Vorstandsvorsitzenden der Landesversicherungsanstalt Berlin und andere Experten zu einer Konferenz. Ziel war es, über die Möglichkeit einer Heilstätte für die Versicherten zu beraten – sowohl in Bezug auf ihre Machbarkeit als auch über die Größe der Anlage.
Durch die Sozialversicherung von 1889 erhielten Arbeiter Zugang und vor allem auch eine Finanzierung zur ärztlichen Versorgung. Die Tuberkulose, auch als „weiße Pest“ bekannt, war durch die rasant steigende Industrialisierung, die schwere Arbeit sowie die extrem schlechten Wohnbedingungen, insbesondere unter Arbeitern, die häufigste Todesursache. Untersuchungen der Krankenkassen ergaben, dass Tuberkulose vor allem bei jungen Männern stark verbreitet war. Gerade diese Arbeiter sicherten die wirtschaftliche Zukunft des Landes. Deshalb wollte die Landesversicherungsanstalt der hohen Invaliditätsrate entgegenwirken und so wurde der Bau von Kureinrichtungen zum Erhalt der Arbeitskraft zwingend notwendig.
Tuberkulose und Geschichte
„Wer als Kleiner raucht, kriegt als Großer Tuberkulose.“
Woher der argentinisch-französische Schriftsteller Julio Cortázar (1914–1984) diese Erkenntnis hatte, bleibt im Nebel – starb er selbst doch an Leukämie und nicht an der Infektionskrankheit, die über viele Jahrhunderte Millionen von Menschen Leid und Tod gebracht hat und in der Gegenwart immer noch bringt.
Ist das nicht ein bisschen zu düster beschrieben? Die Tuberkulose ist uns Europäern doch fern, längst besiegt. Meint man. Die Zahlern sprechen eine andere Sprache: Die Tuberkulose ist weltweit die zweithäufigste Infektionskrankheit mit Todesfolge hinter… Sie ahnen es: SARS CoV- 2 oder umgangssprachlich Corona.
Etwa ein Drittel der Weltbevölkerung ist derzeit mit Tuberkuloseerregern infiziert. Wie wir sehen werden, heißt Infektion aber nicht automatisch Erkrankung, denn nur ein geringer Teil der Infizierten erleidet eine Tuberkulose. Nach dem Bericht der WHO (Global tuberculosis report 2016) gab es im Jahr 2015 weltweit immerhin 10,4 Millionen Neuinfektionen und 1,8 Millionen Todesfälle. Seit 1990 sind die Zahlen zunächst rückläufig.
Beruhigenderweise zählt Deutschland zu den Ländern mit der niedrigsten Inzidenzrate (Krankheitsfälle eines Zeitraums geteilt durch die mittlere Anzahl der betrachteten Bevölkerung in diesem Zeitraum). Allerdings verlangsamt sich der Rückgang der Fallzahlen seit 2021 und steigt seit 2022 leicht an. Als Grund wird die zunehmende Migration und Mobilität aus Krisengebieten angesehen (Quelle: Robert Koch Institut 2023). Hinzu kommt ein weiteres Problem: Der Erreger der Tuberkulose wird zunehmend therapieresistent, reagiert nicht mehr auf die bekannten wirksamen Arzneimittel. Die Symptomatik der Tuberkulose ist vielfältig. Der Verlauf oft schleichend, teilweise über viele Jahre mit Befall der Lunge, aber auch anderer Organe, den Lymphknoten, den Knochen. Sie wird deshalb als ein Chamäleon unter den Krankheiten bezeichnet.
Schade, dass so ein interessantes Lebewesen eine derart schwere Krankheit auslöst. Die Rede ist vom Mycobakterium tuberculosis, dass beim Menschen die gefürchtete Tuberkulose in Gang setzt- oder besser: in Gang setzen kann. Wie im Namen erkennbar, handelt es sich um ein Bakterium, das in der Infektiologie ganz anderen Gesetzen gehorcht als Viren, Pilzen oder Parasiten. Das Mykobakterium tuberkulosis gehört zu einer Familie, die außergewöhnliche Mitglieder besitzt.
Vielen von ihnen begegnen Sie täglich. Der Großteil der über 100-köpfigen Mycobakterien-Familie lebt nämlich im Freien, in der Erde, im Abwasser, im Meer. Die Bakterien sind äußerst robust, benötigen Sauerstoff und ernähren sich eigenständig von organischem Material. Keine Sorge, all diese Vertreter sind nicht krankheitserregend! Ihre Widerstandsfähigkeit beruht auf ihrer stabilen Form. Es handelt sich um sogenannte Stäbchenbakterien mit einer Zellwand, die sogar resistent gegen Säure ist. Nur wenige „schwarze Schafe“ der Bakterienfamilie wildern in fremden Gefilden und brauchen einen Wirt, der sie ernährt. Das Mykobakterium bovis befällt das Rind, das Mykobakterium tuberkulosis vorwiegend die Lunge des Menschen und, was weniger bekannt ist, als Mykobakterium leprae Haut, Schleimhaut, Nervengewebe und Knochen und verursacht die Lepra ( Aussatz).
Bevor wir den Krankheitsprozess , die Möglichkeiten der Vorbeugung und Behandlung beleuchten, lassen Sie uns einen Blick in die Vergangenheit werfen.
Offenbar tummelten sich die verschiedenen Arten der Mykobakterien schon vor Hunderttausenden von Jahren auf der Erde. Erste Hinweise auf den Befall mit Tuberkulose gab es an einem in der Türkei gefundenen menschlichen Fossil im stolzen Alter von 500.000 Jahren. Als handfester erwiesen sich Funde aus Amerika, die das Mycobakterium tuberkulosis vor 17.000 Jahren im Menschen nachwiesen. Während Forscher zunächst davon ausgingen, dass das Bakterium im Zuge der sich entwickelnden Viehhaltung vom Tier auf den
Menschen überging, zeigten spätere Untersuchungen, dass sich der Erreger offenbar parallel zur Menschheitsentstehung entwickelt hat.
Bei ägyptischen Mumien des Altertums fanden sich eindeutige Zeichen der Knochenzerstörung durch das Bakterium.
Der Arzt Hippokrates von Kos, der Urvater von uns Medizinern, beschrieb ein ganz wesentliches Symptom der Tuberkuloseerkrankung: die Schwindsucht. Damit wird die Auszehrung beschrieben, die durch den Energie- und Substanzverlust im Organismus entsteht und den Patienten schleichend entkräftet. In der Zeit um 500 v.Chr. endete die Tuberkulose fast immer tödlich.
Bei den alten Griechen fehlen genauere Details der Krankheit. Denn zur Zeit der Illias und der Odyssee gehörten zwar die Beschreibung und Behandlung von Wunden und Verletzungen durch Kampfhandlungen zur Tagesordnung (die Chirurgen hatten Hochkonjunktur), Krankheiten, insbesondere mit chronischen Verläufen waren nicht von großem diagnostischen und therapeutischen Interesse. Sie galten als Strafe der Götter, häufig wurden die Kranken isoliert und als nicht behandlungswürdig ihrem Schicksal überlassen.
In den dünn besiedelten Gebieten des Mittelalters spielte die Tuberkulose in den ländlichen Gebieten keine große Rolle.
Anders sah es in Ballungsgebieten wie Byzanz aus. Dort wütete die Erkrankung in allen Bevölkerungsschichten bis in die „höheren Etagen“ der Fürstenhäuser. Entscheidende Therapieverfahren wurden allerdings nicht entwickelt. In der frühen Neuzeit breitete sich die Tuberkulose wellenartig über Europa aus . Die Epidemie explodierte im 17. Jahrhundert und hatte ihren Höhepunkt im 18. Jahrhundert.
Bezeichnenderweise flackert die Infektionsausbreitung nach beiden Weltkriegen wieder auf und beschäftigt uns vor allem in der sogenannten Dritten Welt bis heute.
Natürlich rätselten Ärzte und Forscher über die Ursachen der Erkrankung. Zum einen gab es in Italien Vertreter der Übertragungstheorie. Man vermutete, dass sich die Erkrankung durch Kontakt von außen entwickelte. Man vermutete schon so etwas wie Erreger. Die fortschrittliche Republik Venedig führte deshalb die Meldepflicht ein. Habseligkeiten an Tuberkulose Verstorbener wurden verbrannt, um eventuelle Auslöser zu vernichten.
Eine andere Gruppe vermutete, dass das Ungleichgewicht der Körpersäfte die Ursache der Erkrankung sei. Die aus der Antike stammende Säftelehre, auch Humoralpathologie genannt, war bis ins 19. Jahrhundert Basis der Krankheitslehre. Eine Verschiebung oder ein Ungleichgewicht der „Körpersäfte“ führe zu einer Schwächung und Anfälligkeit des Organismus, so die Ansicht der alten Ärzte. Des Weiteren wurde der Verfall der Sitten (!) und die Verstädterung für die Epidemie verantwortlich gemacht. Mitglieder einer anderen Gruppe in den nördlichen Ländern vermuteten eine erbliche Ursache der Erkrankung.
Durch feingewebliche Untersuchungen der erkrankten Lunge mit Aushöhlungen und tumorösen Gewebsverdichtungen konnten zumindest die Folgen der Tuberkulose beschrieben werden. Der Arzt Johann Lukas Schönlein, Lehrer des berühmten Pathologen Rudolf Virchow, gab der Krankheit 1839 nach dem histologischen Bild ihren Namen: das lateinische tuberculum bedeutet „ kleines Geschwulst“. Der Begriff „Tuberkulose“ war geboren.
Die Lösung des Rätsels blieb dem Arzt und Hygieniker Robert Koch vorbehalten. Neben seiner vielfältigen ärztlichen Tätigkeit als Assistenzarzt in Hamburg, „leitender Irrenarzt“ in einer Erziehungs- und Pflegeanstalt , Landarzt in Niemegk und Feldarzt im Deutsch-Französischen Krieg, wurde er ins Kaiserliche Gesundheitsamt nach Berlin berufen. Sein Herz gehörte seit jeher der Bakteriologie und Epidemiologie. 1876 entdeckte er den Erreger des Milzbrands und 1882 schließlich das Mycobakterium tuberculosis, den „Tuberkelbazillus“.
Für seine Forschungen erhielt er 1905 den Nobelpreis für Medizin oder Physiologie (der heißt wirklich so).
Koch entwickelte in der Folge ein Heilmittel gegen die Tuberkulose, das Tuberkulin. Er stellte es aus abgetöteten Tuberkelbazillen her, musste aber bald erkennen, dass das „Wundermittel“ nicht wirkte und sogar schwerste Nebenwirkungen bis zum Tod verursachte.
War damit die Ursache der Tuberkulose ein für alle Mal geklärt? Hatte die Gruppe, derer Recht, die an die Übertragungstheorie glaubten und waren diejenigen, die das Konzept der gestörten Körpersäfte vertraten eines besseren belehrt? Als Wissenschaftsvertreter standen sich stellvertretend zwei berühmte Männer gegenüber: Der Biologe und Chemiker Louis Pasteur und der Arzt und Chemiker Pierre Jacques Antoine Béchamp. Während Pasteur vehement den Erreger als Ursache der Krankheit sieht, stellte Béchamp eine andere These auf: „Le microbe n´est rien, le terrain est tout.“ – „Die Mikrobe ist nichts, das Milieu ist alles.“
Er meinte damit, dass es vom Zustand des Menschen abhänge, ob er durch den Erreger krank wird oder nicht. Beide Argumente haben Schlagkraft, aber ein Blick auf unsere aktuelle Infektionslage lässt das Pendel mehr zu Béchamp ausschlagen Die Aktivität des Immunsystems, die Stoffwechsellage, der Trainingszustand, die Belastung mit toxischen Substanzen, die Entgiftungsfähigkeit des Organismus , die Ernährungssituation mit Versorgung von Vitaminen, Mineralien und Spurenelementen und nicht zuletzt die psychische Stimmungslage entscheiden über die Entwicklung hin zur Infektion oder erfolgreicher Abwehr. Wie der Tuberkuloseerreger ist das Corona Virus hochansteckend.
Doch mit Erstaunen stellen wir immer wieder fest, dass es Menschen gibt, die sich trotz Kontakt gar nicht anstecken oder nur eine ganz milde Symptomatik aufweisen. Die bei uns übliche vorwurfsvolle Ansage: “Du hast mich angesteckt“ kann man auch wandeln in: “Du hat Dich anstecken lassen.“ Natürlich ist auch das Argument der „Erreger-Vertreter“ handfest. Viren wie das SARS CoV-2 besitzen eine unglaubliche Ansteckungskraft. Wir kennen das z.B. vom Windpocken-Virus, das nahezu jeden Infizierten erkranken lässt.
Zurück zur Tuberkulose. Die Beobachtung der Erkrankungsintensität zeigt, dass die Qualität des Lebensraums, der Um-und Inwelt bei der epidemieartigen Verbreitung eine entscheidende Rolle spielt. In den Ballungsräumen der Industriegesellschaft mit schlechter Luft, schlechter Ernährung mit Vitamin- und Nährstoffmangel sowie schlechten sozialen Bedingungen hatte die Tuberkulose „beste“ Bedingungen. Die Krankheit galt noch im späten 19. bis ins frühe 20. Jahrhundert als Krankheit der städtischen Armen. Um 1840 war jeder zweite Todesfall in der Altersgruppe der 15-40 jährigen durch Tuberkulose bestätigt. In England fiel ein Viertel der Todesfälle dieser Krankheit zum Opfer.
Die Behandlung der an Tuberkulose Erkrankten war anfangs ein Unterfangen mit kläglichem Erfolg. Man sonderte die Patienten in sogenannte Sanatorien ab, die menschenunwürdig gestaltet waren. Man propagierte die „Luftkur“: der Patient musste mehrere Stunden am Tag in frischer Luft gut eingepackt liegend verbringen. Einen wesentliche Heileffekt konnte man mit dieser Methode nicht erzielen. Obwohl der Erreger endlich bekannt war, gab es dagegen keine wirksamen Mittel.
Neben den namenlosen Patienten erkrankten auch zahlreiche Künstler, Schriftsteller und Prominente an Tuberkulose, in der Kunst wurde die Erkrankung in vielfältiger Form beschrieben.
Über allem strahlt der „Bildungsroman“ Der Zauberberg von Thomas Mann, der die Geschichte des Hamburgers Hans Castorp erzählt, der inmitten der weltentrückten illustren Schar der Tuberkulosepatienten in einem Davoser Sanatorium ein buntes Gesellschaftsbild kennen lernt. Thomas Mann hatte das im Mittelpunkt stehende Kurhotel kennen gelernt, als er dort seine an Tuberkulose erkrankte Frau besuchte.
Auch in der Musikwelt spielt die Tuberkulose eine tragende Rolle: In „La Traviata“ verarbeitet Giuseppe Verdi den Stoff aus Alexandre Dumas „Die Kameliendame“, in der die Protagonistin ihrem Siechtum in mehreren Akten erliegt. Sie litt ebenso an Tuberkulose wie Mimi, die weibliche Hauptfigur in Puccinis Oper „La Bohème“. Sie stirbt ebenfalls an der Infektionskrankheit.
Lang ist die Liste der prominenten Patienten: Von Friedrich von Schiller über die Geschwister Brontë (drei der sechs Schwestern verstarben an Tuberkulose), von Joachim Ringelnatz über Thomas Bernhard bis zu Franz Kafka reicht die Reihe der Betroffenen. Ein Zitat Kafkas zeigt die zerstörerische Kraft der Tuberkulose und seine persönlichen Wahrnehmungen:
„Ich bin zu der Meinung gekommen, dass die Tuberkulose, so wie ich sie habe, keine besondere Krankheit, keine eines besonderen Namens werte Krankheit ist, sondern nur eine ihrer Bedeutung nach vorläufig nicht einzuschätzende Verstärkung des allgemeinen Todeskeims.“
In der modernen Filmwelt kommt die Tuberkulose nicht selten als entscheidende Erkrankung vor. Im Streifen „Asphalt Cowboy“ (John Schlesinger) spielt Dustin Hoffman in grandioser Weise das Siechtum des Hauptdarstellers Ratso Rizzo, der an Tuberkulose erkrankt war.
Christian W. Engelbert MA
Facharzt für Allgemeinmedizin
Naturheilverfahren
Akupunktur
Am Heizkraftwerk 3B
14547 Beelitz-Heilstätten
www.integrative-medizin-beelitz.de
